Warum Standardwerte nicht reichen
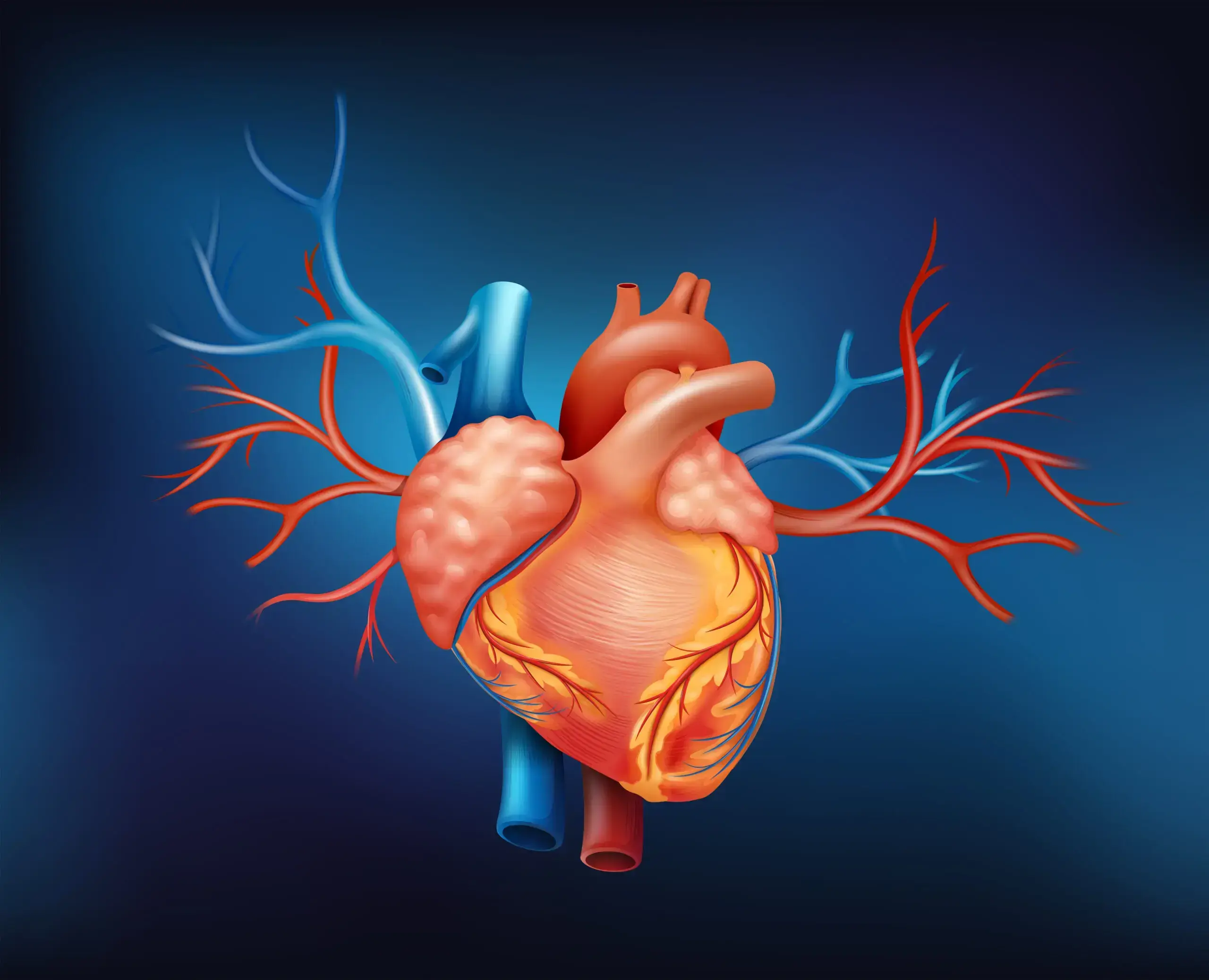
Die gesetzliche Vorsorge konzentriert sich auf Blutdruck und Gesamtcholesterin, bei Männern über 65 Jahren kommt ein Aortenscreening hinzu. Doch das greift zu kurz. Gesamtcholesterin etwa sagt nichts darüber aus, wie viele riskante Partikel im Blut zirkulieren, die Ablagerungen in Gefäßen fördern, sogenannte atherogene Partikel. Und auch Ultraschalluntersuchungen großer Gefäße zeigen Veränderungen erst, wenn die Krankheit bereits fortgeschritten ist. Besonders kritisch: Die Herzkranzgefäße, die am anfälligsten sind und wo das Risiko am höchsten ist, bleiben in dieser Routine unsichtbar.
Diese mangelhafte Diagnostik betrifft übrigens nicht nur Mitglieder der GKV. Mittlerweile orientieren sich auch viele private Krankenversicherungen in ihrer Leistungsübernahme an den Vorgaben der gesetzlichen Vorsorge. Das hat zur Folge, dass auch dort essenzielle Präventionsdiagnostik oft nicht übernommen wird. Statt Fortschritt zu ermöglichen, orientiert sich Prävention an veralteten Standards.
Apropos veraltet:
Cholesterin im Kontext
Cholesterin ist kein Feind, sondern ein lebenswichtiger Baustoff. Es stabilisiert Zellmembranen und dient als Ausgangsstoff für Vitamin D, Gallensäuren und Hormone wie Cortisol, Testosteron oder Estradiol. Rund 80 Prozent davon stellt die Leber selbst her, nur ein kleiner Teil stammt aus der Ernährung. Entscheidend für das Risiko ist daher nicht die bloße Menge, sondern die Transportform und die Kombination mit genetischen, metabolischen und entzündlichen Faktoren.
Eine mehrdimensionale Risikodiagnostik
Zeitgemäße Prävention muss viele Ebenen berücksichtigen, und dazu gehören Biomarker, die heute längst verfügbar sind.
Gefäßmechanik
Dauerhaft erhöhter Blutdruck wirkt wie ständiger Wellengang auf die zarte Innenhaut der Gefäße, das Endothel. Winzige Verletzungen entstehen, Blutplättchen setzen sich fest, Fette lagern sich ein. So entsteht die Grundlage für gefährliche Plaques.
Lipidologie
Hier geht es um die Transportformen von Cholesterin und Fetten im Blut:
ApoB ist der zentrale Marker für die Zahl der atherogenen Partikel. Je mehr Partikel, desto größer das Risiko für Ablagerungen.
Komplettes Lipidpanel, das heißt LDL, HDL und Triglyceride inkl. Subfraktionierung der Lipide in Partikelanzahl, Größe und Dichte.